Introducción
La preeclampsia forma parte del espectro de los trastornos hipertensivos del embarazo, y se caracteriza por la aparición de hipertensión arterial sistémica después de la semana 20 de gestación, asociada o no a proteinuria. Puede presentarse con criterios de gravedad, como daño orgánico o complicaciones materno-fetales, lo que incrementa la morbilidad y la mortalidad. Su etiología es multifactorial, relacionada con alteraciones en la placentación, disfunción endotelial y fenómenos inmunoinflamatorios que predisponen a consecuencias a largo plazo1,2. Diversos estudios han demostrado que las mujeres con antecedente de preeclampsia tienen mayor riesgo de desarrollar enfermedad renal crónica (ERC), enfermedad cardiovascular y síndrome metabólico. Aunque los síntomas clínicos suelen resolverse tras el parto, las alteraciones vasculares y renales persisten, lo que convierte a la preeclampsia en un marcador temprano de riesgo. La American Heart Association incluyó en 2011 los trastornos hipertensivos del embarazo dentro de los factores mayores para la prevención cardiovascular, recomendando seguimiento estrecho en estas pacientes3–5. La ERC, definida como alteraciones estructurales o funcionales renales por al menos 3 meses, se asocia a hipertensión arterial sistémica, diabetes mellitus y enfermedades autoinmunitarias, pero también a antecedentes obstétricos adversos. La preeclampsia se ha identificado como un factor de progresión de daño renal y puede acelerar la evolución hacia etapas avanzadas de ERC. De manera inversa, las mujeres con ERC presentan un riesgo significativamente mayor de desarrollar preeclampsia durante la gestación, configurando una relación bidireccional6–8. Los estudios nacionales e internacionales han reportado que el antecedente de preeclampsia aumenta entre 4 y 10 veces el riesgo de ERC terminal, con intervalos promedio de 7 a 10 años entre el embarazo complicado y el diagnóstico renal. La evidencia disponible subraya la importancia de reconocer esta asociación para implementar estrategias preventivas, de detección temprana y de seguimiento interdisciplinario9–11. En este contexto, se presenta una revisión de la literatura sobre la prevalencia de preeclampsia y su asociación con enfermedad renal y trasplante, así como la estrategia MINERVA, diseñada para optimizar la evaluación y el seguimiento de estas pacientes12–14.
Método
Se realizó un estudio observacional descriptivo de tipo retrospectivo, con datos de pacientes con diagnóstico de ERC y antecedente de preeclampsia que recibieron trasplante renal en nuestra unidad durante el periodo de enero de 2017 a septiembre 2024, con seguimiento, para conocer el desenlace del injerto a los 3 y 6 meses. Se analizaron el tipo de donante, la edad y el sexo. De las pacientes receptoras se analizaron la edad, el tiempo y el tipo de terapia sustitutiva renal, el tiempo transcurrido desde el diagnóstico de ERC hasta la realización del trasplante, el fármaco usado en la terapia de inducción y otros eventos sensibilizantes, como transfusiones sanguíneas y comorbilidad que podrían interferir en el curso de la ERC. Se realizó un análisis descriptivo con medidas de tendencia central y dispersión para la edad, y con frecuencias y porcentajes para las variables cualitativas; el análisis estadístico fue de acuerdo con la distribución de los datos según el análisis univariado. Se utilizó el software IBM SPSS Statistics.
En la elaboración de este texto se siguieron los lineamientos del protocolo SAGER, garantizando la protección y la confidencialidad de los datos clínicos de las pacientes. Toda la información utilizada fue protegida y analizada de forma agregada, sin exponer datos sensibles ni identificadores personales15.
Resultados
De enero de 2017 a septiembre de 2024 se realizaron 730 trasplantes renales, en los que se identificaron 35 casos con antecedente de preeclampsia; en 17 (48.6%) se determinó la preeclampsia como causa directa de la ERC, y en 18 (51.4%) como antecedente de importancia previo al diagnóstico de enfermedad renal. De manera global, los 35 casos reportados en el periodo analizado representan una prevalencia del 4.79%, mientras que solo en mujeres (280) la cifra incrementa al 12.5% (Fig. 1).
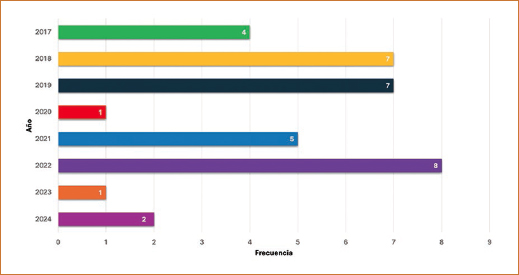
Figura 1. Número de casos con antecedente de preeclampsia en pacientes con enfermedad renal receptoras de trasplante (enero de 2017 a septiembre de 2024).
Las pacientes receptoras de trasplante tuvieron una edad promedio de 34.8 años (rango: 25-53; mediana: 32; desviación estándar [DE]: 7.4). Recibieron hemodiálisis 17 pacientes (45.7%), diálisis peritoneal 10 (31.4%) y prediálisis 9 (22.9%). El tiempo promedio en terapia sustitutiva previo al trasplante fue de 35.7 meses (rango: 0-132; mediana: 19; DE: 39.3). La pérdida del injerto a 3 y 6 meses fue de 0 y 3 casos (8.3%), respectivamente. Las pacientes recibieron 1.7 transfusiones sanguíneas previas al trasplante (mediana: 1; DE: 1.6). La terapia de inducción se realizó con timoglobulina en 24 pacientes (68.6%) y con basiliximab en 11 (31.4%). Los años con ERC al momento del trasplante fueron de media 7.6 (mediana: 5; DE: 5.7). La hipertensión arterial estuvo presente en 16 casos (45.7%), la diabetes en 3 (8.6%), la glomerulonefritis en 3 (8.6%) y el hipotiroidismo en 1 (2.9%); el resto de las pacientes (34.3%) no tenían comorbilidad (Fig. 2).
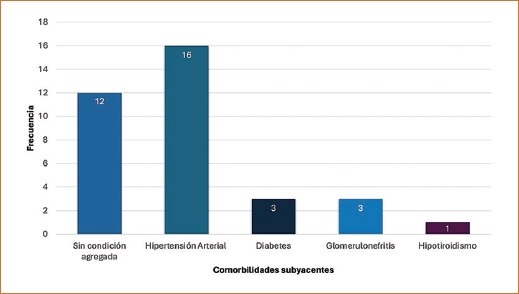
Figura 2. Comorbilidad en las pacientes con preeclampsia receptoras de trasplante (enero de 2017 a septiembre de 2024).
Los donadores vivos fueron 25 (69.4%) y los fallecidos fueron 11 (30.6%): 15 (42.9%) de sexo masculino y 19 (54.3%) femenino, con edad promedio de 39.8 años (rango: 22-67; mediana: 41; DE: 15.1).
Discusión
Nuestros hallazgos confirman la relevancia de la preeclampsia como factor de riesgo significativo para el desarrollo de ERC terminal. La prevalencia fue del 4.79% en el total de los trasplantes renales y del 12.5% en las mujeres, lo que subraya su impacto en la función renal a largo plazo. En casi la mitad de los casos (48.6%), la preeclampsia fue la causa directa de la ERC, mientras que en el resto se documentó como antecedente relevante16–18. Estos resultados coinciden con estudios internacionales que reportan hasta 9 veces más riesgo de ERC y 14 veces más riesgo de insuficiencia renal terminal en las mujeres con antecedentes de trastornos hipertensivos del embarazo. Las investigaciones en población mexicana señalan un riesgo 4 veces mayor, con un intervalo de 7 a 10 años entre el evento obstétrico y el diagnóstico de ERC. La media de edad en nuestras pacientes fue de 34.8 años, similar a la de reportes previos que identifican a las mujeres jóvenes como la población más afectada17,18. En cuanto a las terapias sustitutivas, la hemodiálisis fue el método inicial más frecuente, seguida de la diálisis peritoneal. La tasa de pérdida del injerto fue baja, probablemente en relación con el adecuado uso de terapia de inducción y el control de los factores sensibilizantes. La comorbilidad predominante incluyó hipertensión arterial sistémica, diabetes mellitus y glomerulonefritis, reflejando la complejidad clínica de esta población. El daño multisistémico de la preeclampsia y la falta de seguimiento posparto explican la progresión hacia ERC en muchas pacientes. Este escenario resalta la necesidad de implementar programas de tamizaje y protocolos de seguimiento que permitan identificar alteraciones tempranas y prevenir la evolución hacia enfermedad renal terminal. La ventana crítica de 7 a 10 años tras la preeclampsia constituye una oportunidad que no debe desaprovecharse19,20. Ante la ausencia de protocolos nacionales que orienten un abordaje sistemático desde el primer nivel de atención, surgió la necesidad de crear la estrategia MINERVA, la cual busca identificar factores de riesgo de manera temprana, definir rutas claras de evaluación y referencia, y prevenir que las pacientes progresen a etapas terminales sin intervención oportuna. El diseño de esta estrategia se fundamenta en los hallazgos del presente estudio –en el que el 12.5% de las mujeres receptoras de trasplante tenían antecedentes de preeclampsia y en casi la mitad de los casos esta fue la causa directa de la ERC–, así como en las recomendaciones de las guías internacionales (Kidney Disease: Improving Global Outcomes [KDIGO]3, American Heart Association [AHA]4) adaptadas al contexto nacional. Su implementación pretende fortalecer el enfoque preventivo e interdisciplinario, con seguimiento sostenido desde el primer nivel de atención y referencia al segundo nivel según cada caso. Se propone vigilancia intensiva durante los primeros 5 años posparto y de por vida en las pacientes con antecedente de preeclampsia, con el fin de reducir el riesgo de progresión a ERC terminal.
El acrónimo MINERVA tiene como objetivo poder complementar el tamizaje en estados hipertensivos desde el embarazo, de manera que logremos recordar las medidas más importantes para identificar pacientes con factores de riesgo latentes para desarrollar preeclampsia y llevar a cabo su monitorización desde ese momento (Fig. 3):
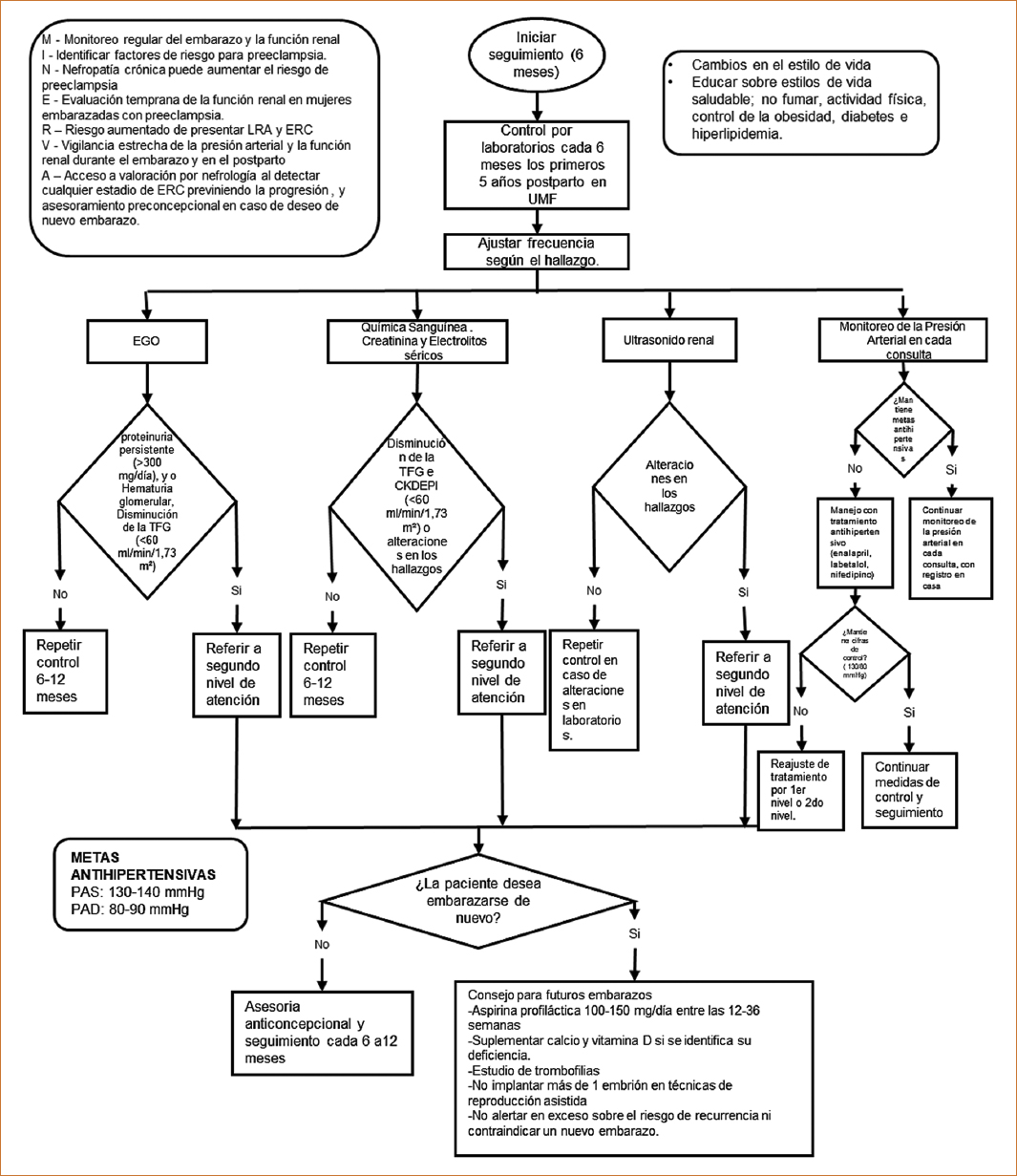
Figura 3. Estrategia MINERVA: algoritmo de seguimiento en mujeres con antecedente de preeclampsia.
- – M: monitoreo regular del embarazo y la función renal.
- – I: identificar factores de riesgo para preeclampsia.
- – N: nefropatía crónica puede aumentar el riesgo de preeclampsia.
- – E: evaluación temprana de la función renal en mujeres embarazadas con preeclampsia.
- – R: riesgo aumentado de presentar lesión renal aguda (LRA) y ERC.
- – V: vigilancia estrecha de la presión arterial y la función renal durante el embarazo y en el posparto.
- – A: acceso a valoración por nefrología al detectar cualquier estadio de ERC, previniendo la progresión, y asesoramiento preconcepcional en caso de desear un nuevo embarazo.
La principal limitación del presente trabajo radica en que se trata de un estudio realizado en un solo centro, con una muestra relativamente pequeña de pacientes, lo que puede restringir la generalización de los hallazgos. No obstante, se ha considerado que la preeclampsia representa un problema de salud relevante y frecuente, con impacto a largo plazo en la función renal. En este contexto, la propuesta de la estrategia MINERVA busca constituir una herramienta de apoyo clínico que, en el futuro, contribuya a orientar a los médicos en la identificación, el seguimiento y el manejo de este tipo de pacientes, favoreciendo un abordaje más oportuno y preventivo (Tabla 1).
Tabla 1. Estrategia MINERVA: pasos para la identificación y el seguimiento de mujeres con antecedente de preeclampsia
| Intervención | Acciones principales | Objetivo |
|---|---|---|
| 1. Evaluación inicial | Historia clínica (preeclamsia, HAS, diabetes, obesidad, ERC) Exploración física (presión arterial, edema) |
Identificar población de riesgo |
| 2. Pruebas diagnósticas | Orina (proteinuria, microalbuminuria, hematuria) Función renal (TFG, creatinina) Presión arterial Electrolitos Ultrasonido renal |
Establecer línea basal y descartar daño estructural |
| 3. Seguimiento | Controles cada 6-12 meses en mujeres con antecedente de preeclampsia Repetir orina y función renal |
Detectar alteraciones tempranas |
| Referencia a 2.º nivel | Proteinuria > 300 mg/día TFG < 60 ml/min/1.73 m2 Hematuria persistente Hallazgos anormales en imagen HAS no controlada. |
Valoración nefrológica |
| 4. Intervenciones preventivas | Estilos de vida saludables Educación sobre importancia del seguimiento IECA o beta bloqueadores seguros en el puerperio en caso de microalbuminuria o HAS |
Reducir progresión a ERC |
| 5. Educación y concientización | Informar sobre signos de deterioro renal (fatiga, edema, HAS, cambios en orina) Consejería preconcepcional |
Empoderar a la paciente |
|
ERC: enfermedad renal crónica; HAS: hipertensión arterial sistémica; IECA: inhibidor de la enzima convertidora de angiotensina; TFG: tasa de filtrado glomerular. |
||
Conclusiones
Estos datos refuerzan la necesidad de otorgar un seguimiento estrecho y prolongado en todas las pacientes con ERC secundaria a preeclampsia, dado su impacto significativo en la evolución clínica y el desenlace del trasplante renal. La baja incidencia de pérdida del injerto en los primeros meses postrasplante resulta alentadora, pero es fundamental continuar evaluando los factores sensibilizantes y la comorbilidad para optimizar los resultados.
Agradecimientos
Los autores agradecen a G. Bernáldez y a L. Palafox-Lagunas por su valioso apoyo en el desarrollo académico en nefrología y trasplante.
Financiamiento
Los autores declaran que este trabajo se realizó con recursos propios.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han obtenido la aprobación del Comité de Ética para el análisis de datos clínicos obtenidos de forma rutinaria y anonimizados. Debido a la naturaleza del estudio, no fue necesario el consentimiento informado individual. Se han seguido las recomendaciones éticas pertinentes.
Declaración sobre el uso de inteligencia artificial (IA). Los autores declaran que no se utilizó ningún tipo de inteligencia artificial generativa para la redacción ni la creación de contenido de este manuscrito.
